Knorpelchirurgie
Wird ein ausgeprägter Gelenkknorpelschaden festgestellt führt dieser ohne eine adäquate Therapie zu einem vorzeitigen Gelenkverschleiss, zu einer Arthrose. Ebenso können sich hieraus chronische Gelenkschmerzen entwickeln, welche typischerweise mit belastungsabhängigen Beschwerden, Schwellung des Gelenkes und einer eingeschränkten Gelenksbeweglichkeit einhergehen. Eine konservative Therapie, bspl. Gabe von Schmerzmitteln, Physiotherapie, Infiltrationen, behandelt hier rein symptomatisch, das Grundproblem kann hier nicht angegangen werden. In Abhängigkeit einiger Faktoren wie Lokalisation des Knorpelschadens, Alter des Patienten, Schmerzen, Anforderungen an das Gelenk, wird man die operative Therapie empfehlen. Die Knorpelchirurgie bietet hier verschiedenen Möglichkeiten, operative Verfahren, welche sich hauptsächlich auf das Knorpelproblem beziehen, manchmal wird auf ein kombiniertes Verfahren verwiesen, also ein zusätzlicher Knocheneingriff (Umstellungsosteotomie).
Aufbau und Funktion des Gelenkknorpels
Knorpelgewebe ist ein festes, druckstabiles Stützgewebe welches von den Chondrozyten (Knorpelzellen) gebildet wird. Dieses Gewebe ist glatt, gefässlos und besitzt keine Nervenfasern. Je nach Anforderung ist die Zusammensetzung des Knorpelgewebes unterschiedlich. Es überzieht Gelenke und Skelettstellen. Die Nährstoffversorgung des Knorpel kommt aus dem umliegenden Gewebe.
Zusammensetzung des Knorpel (% des Gewichtes)
- Wasser 60-80%
- Kollagen Typ II 10-20%
- Aggrecan (Proteoglykane) 5-7 %
- andere Bestandteile, insgesamt <5%
verschiedene andere Kollagentypen
Link-Proteine
Anchorine
Hyaluronate
Fibronectine
Lipide
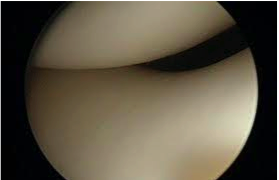
Blick auf das Patellofemoral Gelenk (Kniescheiben-Oberschenkelgelenk) während einer Arthroskopie, gesunder, glatter Knorpel.
Unter einer Gonarthrose versteht man den Verschleiss der Knorpellagen im Kniegelenk. Die Knorpellagen können hier zwischen Oberschenkel und Unterschenkelknochen zerstört sein, dies auf der Innen- und/oder Aussenseite oder aber auch hinter der Kniescheibe. Im Rahmen einer Arthroskopie / Gelenkspiegelung werden systematisch die einzelnen „Gelenkräume" untersucht:
- patellofemorale Kompartiment: der Raum hinter der Kniescheibe, gelenkige Verbindung zwischen Oberschenkel und Kniescheibe
- mediales Kompartiment: Innengelenk, Raum zwischen Oberschenkel und Unterschenkel auf der Innenseite des Kniegelenkes
- interkondylär Region: zentral im Kniegelenk gelegen, hier verlaufen das vordere und hintere Kreuzband
- laterale Kompartiment: Aussengelenk, Raum zwischen Oberschenkel und Unterschenkel auf der Aussenseite des Kniegelenks
Die operativen Therapiemöglichkeiten lassen sich grob in 2 Gruppen unterteilen, die erste Gruppe umfasst die gelenkerhaltende Chirurgie und ist unterteilt in a) Knorpelchirurgie b) Knochenchirurgie. Die zweite Gruppe umfasst die Versorgung mit einem künstlichen Gelenkersatz als Voll- bzw. Teilprothese. Im Folgenden soll auf die Knorpelchirurgie eingegangen werden, die Knochenchirurgie wird im Kapitel Korrektur-Osteotomien / Umstellungsoperation an Oberschenkel und Unterschenkel beschrieben, der Gelenkersatz im Kapitel Kniegelenk Totalprothese, Teilprothese.
Grundsätzlich ist die gelenkerhaltende Chirurgie von 4 Faktoren abhängig
- Ausmass des Knorpelschadens
- Lokalisation im Gelenk
- Gesamtsituation des Patienten (Alter, etc.)
- Erwartung des Patienten
Die Knorpelchirurgie lässt sich grob in 6 Gruppen unterteilen, auf die im Anschluss jeweils kurz eingegangen werden soll.
- Arthroskopie mit Debridement und Knorpelglättung
- Mikrofrakturierung
- Matrixinduzierte Chondrogenese
- Matrixunterstützte autologe Chondrozyten Transplantation
- Knorpelknochenzylindertransplantation
- Knorpel-Knochenersatzstoffe
Arthroskopie mit Debridement und Knorpelglättung
Über meist zwei kleine Hautschnitte werden eine Optik mit Kamera und entsprechende Instrumente in das Kniegelenk eingeschoben. Die einzelnen Operationsschritte werden an einem Monitor verfolgt.
Ziel dieser Operation in diesem Zusammenhang ist das Ausspülen des Gelenkes, sogenannte Mediatorstoffe (unterhalten eine Entzündung im Gelenk) und Abriebstoffe (lose Knorpellagen) sollen so entfernt werden. Hierbei handelt es sich um eine symptomatische Behandlung und keine langfristige Problemlösung.
AutoCart / Fa. Arthrex – All Autologous Cartilage Regeneration - Knie
Die Behandlung von vollschichtigen Knorpelschäden stellt nach wie vor eine grosse Herausforderung in der Orthopädie dar. Wie sie hier auf der Homepage unter dem Kapitel Knorpelchirurgie entnehmen können, gibt es verschiedene Behandlungsmöglichkeiten mit jeweiligen Vor- und Nachteilen.
Eine ältere Operationstechnik die bereits in den achtziger Jahren als einzeitige, autologe Knorpelzelltransplantation (Minced cartilage) beschrieben worden ist erfährt aktuell wieder eine Renaissance. Ziel dieser Operation ist es kleinste Knorpelflakes/Stücke aus dem Defektrand oder unbelasteten Bereichen des Gelenkes zu entnehmen und diese nach einer entsprechenden Aufbereitung mit Fibrinkleber wieder in den Knorpeldefekt einzubringen. Diese Operationstechnik wurde dann im weiteren Verlauf von den Autoren Salzmann und Christensen nachuntersucht mit letztlich sehr guten Ergebnissen, somit konnte die Funktionalität weiter bewiesen werden.
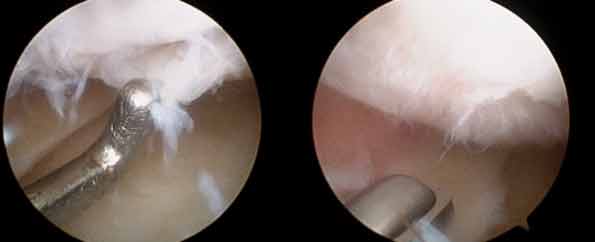
In Zusammenarbeit mit der Firma Arthrex wurde diese Technik weiter verfeinert, so dass dieses nun auch arthroskopisch und oder arthroskopisch unterstützt möglich ist. Es erfolgt hier zunächst die Arthroskopie, der Knorpeldefekt wird dargestellt und entsprechend gesäubert, behandelt. Es werden nun u.a. aus dem Defektrand vitale Knorpelzellen gewonnen. Über ein entsprechendes Instrumentarium kann dies bewerkstelligt werden. Parallel hierzu wird dem Patienten Blut abgenommen um daraus autologes, konditioniertes Plasma/PAP herzustellen. Wir verweisen hier unter anderem auch auf das Kapitel der Eigenbluttherapie.
Die gewonnen Knorpelzellen werden dann mit dem ACP vermischt. Über einen weiteren Zwischenschritt wird mit einem Adapter autologes Thrombin hergestellt. Die ACP/Knorpelzellen Mischung wird dann über einen speziellen Applikator wieder in den Defekt eingebracht und anschliessend mit dem autologen Fibrin/Thrombin versiegelt. Nach einigen Minuten ist dann diese Defektauffüllung so stabil, dass die eigentliche Operation damit dann beendet ist.
Postoperativ bedarf es zunächst einer entsprechenden Ruhigstellung damit das Knorpeltransplantat sich nicht heraus lösen kann aus dem Defekt. Je nach Lokalisation wird im weiteren postoperativen Verlauf dann die Extremität entlastet und für einigen Wochen eine Limitierung der Beugung mit einer speziellen Orthese gewährleistet.
AutoCartT Broschüre.pdf
MACT matrixunterstützte autologe Chondrocytentransplantation
Die matrixunterstützte, autologe Chondrocytentransplantation bietet die Möglichkeit größere Defektflächen zu rekonstruieren als dies mit den o.g. Verfahren durchführbar ist. Es bedarf hierfür zwei Operationen.
In einer ersten Kniearthroskopie wird aus einem nicht tragenden Gelenkanteil eine kleine Menge Knorpel gewonnen. Die im Knorpel enthaltenen Zellen (Chondrozyten) werden in ein spezielles, zertifiziertes Zelllabor geschickt und entsprechend aufbereitet. Letztlich werden die Knorpelzellen des Patienten in vitro -„im Reagenzglas“ vermehrt bis die gewünschte Anzahl an Knorpelzellen pro cm2, für den Defektbereich erreicht ist. Im Anschluss an diesen Vermehrungsprozess werden die Knorpelzellen auf eine Trägersubstanz aufgebracht, sie sollen hier mit der Produktion von Knorpelgrundsubstanz, der Matrix, beginnen.
Der gesamte Prozess dauert zwischen drei und 6 Wochen, so dass nach diesem Zeitraum der Knorpel auf der Matrix bereit ist zur Transplantation.
In der zweiten Operation wird ein kleiner Anteil des Kniegelenkes eröffnet – mini-open-Zugang. Der Defektbereich wird für die Transplantation gesäubert und vorbereitet. Das nun vorliegende Defektareal wird nun mit einem
gleichgroßen Stück des Knorpelimplantats aufgefüllt, bedeckt. Das Implantat wird entweder mit Fibrinkleber an den Implantaträndern eingeklebt oder mit resorbierbaren Nähten befestigt. Die zweite Operation ist damit zu Ende.
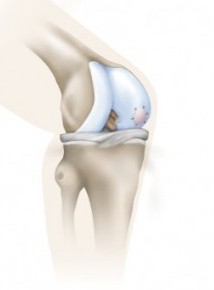
In den kommenden Wochen und Monaten produzieren die Knorpelzellen weiter Grundsubstanz, Matrix. Die Reifung der Matrix dauert ca. 12 Monate. Nach diesem Zeitraum ist ein hyalinartiger Knorpel entstanden. Das für die Transplantation verwendete Trägermaterial, der Kleber und/oder die Nähte lösen sich im Gelenk nach einigen Wochen vollständig auf.
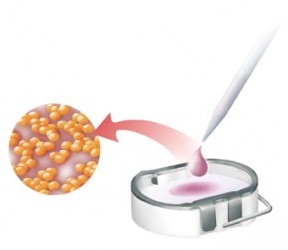
Vermehrung der Knorpelzellen, im Anschluss Aufbringen auf die Trägersubstanz
Fa. BBraun / Aesculap, Novocart 3D
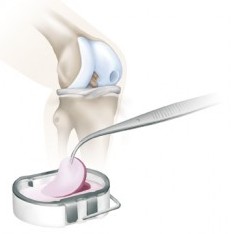
Entnahme des Novocart 3D und Fixierung an der medialen Femurkondyle mit resorbierbarem Nahtmaterial, Fa. BBraun / Aesculap Novocart 3D
Mikrofrakturierung
Hierbei wird mit einer Aale der Markraum unter dem Knorpel eröffnet mit dem Ziel gewisse Zellen aus dem Knochenmark in die Defektzone zu bringen. Die Idee ist, dass diese Zellen sich entsprechend differenzieren sollen, um eine Art «Ersatzknorpel» zu bilden. Dieser Knorpel ist hinsichtlich seiner Qualität jedoch nicht mit dem normalen Knorpel zu vergleichen und das Ausbilden einer neuen Knorpellage gelingt nicht immer. Ein wesentlicher Vorteil der Anbohrung oder Mikrofrakturierung ist, dass der Eingriff in der Regel arthroskopisch durchgeführt werden kann. Das Infektionsrisiko ist geringer als bei einem Eingriff am offenen Gelenk und es kommt zu fast keiner störenden Narbenbildung der Haut. Bei kleineren Defektgrößen scheint dieses Verfahren nach heutiger Erkenntnis auch mittelfristig gute Ergebnisse zu liefern.
Matrixinduzierte Chondrogenese (Novocart basic Fa. BBraun Aesculap,
AMIC Fa. Geistlich)
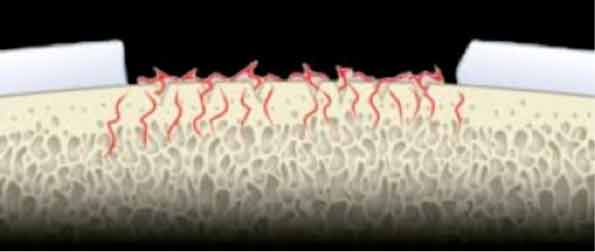
Die matrixinduzierte Chondrogenese ermöglicht es auch grössere Defektzonen zu rekonstruieren. Dieses Verfahren kann kombiniert mit einer Arthroskopie durchgeführt werden, es benötigt jedoch oft eine zusätzliche Eröffnung des Gelenkes –mini-open-Zugang. Nach der erfolgten Mikrofrakturierung wird auf das operierte Areal, den Defektbereich, eine spezielle Kollagenmembran aufgetragen, welche zur Befestigung „verklebt“ bzw. angenäht werden kann. Ziel ist es, dass die Stammzellen des Knochenmarks hier bessere Bedingungen vorfinden um eine Ersatzknorpelschicht zu bilden.
Mikrofrakturierung
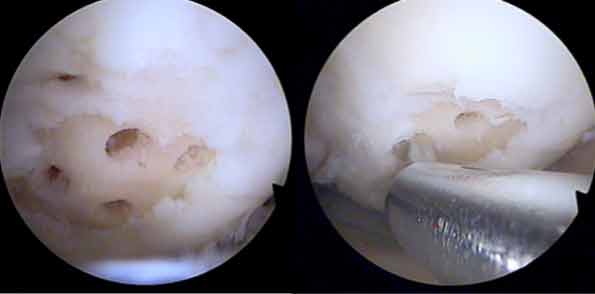
Schematische Zeichnung und intraoperativer Befund, die Bohrlöcher sind gut zu erkennen.

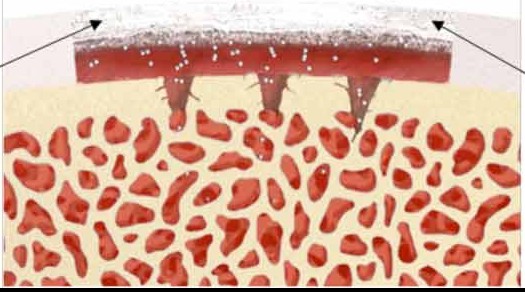
Schematische Darstellung nach Mikrofrakturierung und Auflage der Kollagenmembran (schwarze Pfeile).
Intraoperativer Befund, links Aufbringen der Kollagenmembran, rechts nach Fixierung der Membran mit Fibrinkleber, AMIC Fa. Gesitlich.
Nachbehandlung / Rehabilitation
Die Nachbehandlung richtet sich nach der Lokalisation und der Art des verwendeten Op Verfahrens. Für jeden Patienten wird individuell ein entsprechendes Schema aufgestellt werden. Prinzipiell besteht die Nachbehandlung aus einer Teilbelastung mit 20kg, die Mobilisation erfolgt an Unterarmgehstützen. Im Anschluss daran kann mit der Aufbelastung, alle 14 Tage 20kg mehr, begonnen werden. Bis zur Vollbelastung können somit 12 Wochen vergehen. Je nach Lokalisation des Defektes kann das Kniegelenk mit einer Orthese in der Beweglichkeit limitiert werden. Nach 3 Monaten sind alltägliche Bewegungsabläufe, auch Wandern, Velofahren, Schwimmen etc. wieder möglich. Risikosportarten, Sprung- und Laufsportarten sollten für ein Jahr nicht durchgeführt werden. Die bisherigen Ergebnisse, Literaturdaten, deuten auf eine außerordentlich hohe Erfolgsrate der ACT hin. Nach den bisherigen Erkenntnissen stufen ca. 80 - 90% der Behandelten das Ergebnis als "gut" oder "sehr gut" ein.
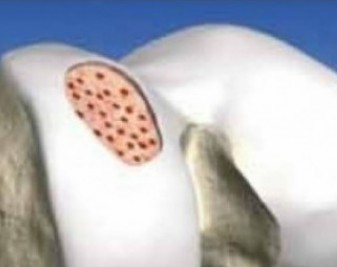
Knorpelknochenzylindertransplantation / OATS / Mosaikplastik
Hierbei werden von nicht belastenden Gelenkanteilen im Knie entsprechende Zylinder ausgestanzt und an den gewünschten Ort transplantiert. Nachteile dieser Therapiemethode sind hauptsächlich die Limitierung der zu behandelnden Defektgrösse durch eine eingeschränkte Zahl verfügbarer Spenderzylinder. Vorteilig ist, dass sofort ein Ersatz der ehemals zerstörten Knorpeloberfläche vorliegt und eine rasche Einheilung der Zylinder erfolgt.
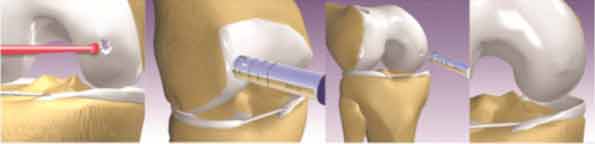
Im linken Bild ist die Knorpelläsion zu sehen, im nächsten Bild wird ein entsprechender Knorpel-Knochenzylinder aus einer unbelasteten Region des Kniegelenkes entnommen. Im darauffolgenden Bild wird dieser Zylinder in die Läsion eingestösselt. Das vierte Bild zeigt dann die definitive Lage des Zylinders.
Knorpelersatzstoffe Hierbei handelt es sich meist um synthetische Stoffe wie Silikone, Polymere oder Hydrogele, welche ähnlich wie bei der Mosaikplastik und der Knorpelzelltransplantation beschrieben in die Defektzone eingebracht werden und dort «anwachsen» sollen. In grösseren Langzeitstudien muss jedoch hier zunächst der Nutzen abgewartet werden.
Entscheidend für all diese Operationstechniken ist, ob es gelingt, den Defekt zu füllen und ob die Knochenstruktur um die Defektzone in der Lage sein wird, eine entsprechende biomechanische Last aufzunehmen.
Risiken
Jede Operation birgt Risiken und Komplikationen in sich. Die nachfolgenden Komplikationen sind insgesamt recht selten es gehört jedoch dazu, dass die Patienten über die potentielle Möglichkeit dieser einzelnen Komplikationen aufgeklärt werden.
- Entnahme: Bei der Entnahme des Knorpels, während der Zellvermehrung oder der Trägerbesiedelung kann eine Infektion der Knorpelzellen auftreten, die Zellen können somit nicht wieder transplantiert werden. Die Zellen werden verworfen, die Arthroskopie zur Entnahme der Zellen war vergeblich. Eine Wiederholung der Arthroskopie ist jedoch möglich.
- Absterben von Zellen, Verlust der Vitalität: Möglicherweise ist zum Zeitpunkt der Fertigstellung ein operativer Eingriff nicht möglich, z.B. wenn der Patient krank, bspw. erkältet ist. In einem solchen Fall kann die Zellkultur tiefgefroren werden, bis die vorgesehene Transplantation vorgenommen werden kann. Die Qualität der Knorpelzellen leidet jedoch darunter. Eine Transplantation ist aber dennoch erfolgreich möglich. Sollten die Knorpelzellen zum Zeitpunkt der Ankündigung von Kontraindikationen für eine Retransplantation bereits auf das Trägermaterial aufgebracht worden sein, kann die Operation für nochmals max. 10 Tageverschoben werden, ohne dass ein wesentlicher Qualitätsverlust des Transplantats eintritt. Eine nochmalige Verschiebung der Operation ist nicht mehr möglich.
- Abstossungsreaktion: Das eingebrachte Transplantat kann abgestoßen werden, absterben oder verknöchern. Die Operation ist dann erfolglos, möglicherweise ist der Knorpelschaden nach der Operation dann sogar größer als vorher.
- Stufenbildung: Unvollständige oder mangelhafte Füllung des Defektareals, das Areal wird nicht vollständig mit Knorpel aufgefüllt oder es entsteht zu viel Knorpel. In beiden Fällen resultiert daraus eine Gelenkstufe welche den Gleitvorgang der Gelenkpartner beeinträchtigt. Hier muss oft revidiert werden, also eine erneute Operation.
- Verschlechterung: Es können Dauerschmerzen verbleiben und der Zustand vor zu nach der Operation sich gar verschlimmern.
- Unverträglichkeit, Allergie, Infektion: Das verwendete Trägermaterial besteht aus gewebeverträglichem tierischem Eiweiß. Das Rohmaterial hierfür wird von Rindern aus ständig kontrolliertem Bestand gewonnen und unterliegt strengen Sicherheits- und Qualitätskontrollen.
Des Weiteren wird das verwendete Trägermaterial einem definierten und standardisierten Verfahren und einer Endsterilisation unterzogen, bevor es mit Knorpelzellen besiedelt wird. Dadurch ist die Übertragung von Infektionen tierischer Herkunft nahezu ausgeschlossen, es verbleibt jedoch ein Restrisiko. Allergien und/oder Unverträglichkeitsreaktionen können sich entwickeln. Ist bei Ihnen eine solche Allergie bzw. Unverträglichkeit gegen Rindereiweiß bekannt, darf das beschriebene Trägermaterial nicht für die Transplantation Ihrer Knorpelzellen verwendet werden. Auch in diesen, seltenen Fällen, kann eine autologe Knorpelzelltransplantation durchgeführt werden, die Zellen werden dann ohne Trägermaterial aufgebracht. - Das Knorpelzelltransplantat wird durch die Biotechnologiefirma TETEC - Tissue Engineering Technologies AG hergestellt. Es gelten vom Gesetzgeber hierfür umfangreiche Bestimmungen und Auflagen zur Gewährleistung der Arzneimittelqualität und deren Sicherheit. Alle Arbeitsschritte, einschließlich der Identitäts-, Sterilitäts- und Qualitätsprüfungen, müssen überwacht und dokumentiert werden.
- allgemeine Risiken, Komplikationen: Durch die Ruhigstellung während und nach der Operation kann es zur Entstehung von Blutgerinnseln (Thrombose) kommen. Diese können durch das Herz in die Lunge gelangen und dort einen Teil der Lungenstrombahn verlegen (Lungenembolie). Die Lungenembolie stellt einen lebensbedrohlichen Zustand dar.
Verletzungen von Gefässen und Nerven. Bei größeren Blutungen muss möglicherweise über die Gabe von Fremdblut nachgedacht werden, was wiederum gewisse Infektionsrisiken, z.B. für Hepatitis und/oder HIV mit sich bringt. Nervenverletzungen führen meist zu Gefühlstörungen im Bereich der Narbe. Ganz selten können daraus auch Lähmungen einzelner Muskeln, Muskelgruppen resultieren. Größere Blutergüsse müssen manchmal operativ revidiert werden. Wunden können sich infizieren, häufig muss auch hier operativ das Areal gesäubert werden. Bei schweren Infekten ist es gelegentlich notwendig das Gelenk zu versteifen. Sollte sich so eine Konstellation als nicht beherrschbar zeigen, so kann die Amputation der Gliedmaße als lebenserhaltende Maßnahme nötig werden. Vernarbungen am Gelenk und/oder in der Gelenkkapsel können die Beweglichkeit des Gelenkes postoperativ erheblich einschränken, ggf. muss das Gelenk in einer weiteren Operation mobilisiert werden. Narben können kosmetisch von den Patienten als störend empfunden werden.
